打破局限!碳离子放疗在晚期非小细胞肺癌中的突破应用
原发性支气管肺癌,5年生存率仅为19%,究其原因主要是许多患者早期症状轻或未引起患者重视,许多的患者初始诊断时已经处于中晚期。
肺癌通常分为非小细胞肺癌和小细胞肺癌两大类,初次诊治即为Ⅳ期的非小细胞肺癌患者约占30%~40%,且部分非Ⅳ期患者因个体差异,较快发生远处转移而演变为Ⅳ期,而对于此期患者平均生存时间仅为3个月。
对于Ⅳ期非小细胞肺癌患者,当前治疗策略主要依据病理类型及驱动基因突变情况,综合采用化疗、靶向治疗和免疫治疗等手段。近年来,部分研究表明,对晚期非小细胞肺癌患者实施原发病灶的放疗,有可能在一定程度上延长生存期,尤其是在寡转移状态下,局部治疗可带来更多生存获益。
我院放疗二科在一例肺癌脑转移患者的治疗中,创新性地将重离子治疗融入综合治疗方案中。治疗过程中,团队应用重离子对肺部原发病灶及脑部转移病灶实施精准照射,同时联合化疗和后续免疫治疗,最终取得了良好的治疗效果。
本文将系统回顾该病例的治疗思路与实践过程,探讨重离子放疗在晚期非小细胞肺癌综合治疗中的潜在应用价值,旨在为类似患者的临床决策提供参考。
一般资料
患者,男性,66岁,既往有高血压病史7年余,口服"硝苯地平缓释片"降压治疗,血压控制稳定。
患者于2019-06-11因"感冒"后出现咳嗽、咳痰等不适,就诊于浙江大学邵逸夫医院胸部CT提示:右肺上叶结节(33 mm×36 mm),右肺上叶前段支气管受侵,上腔静脉受压。支气管镜检查及病检示:(右肺)腺癌。肺癌驱动基因检测阴性;PD-L1:TPS20%。2019-07-15始于新疆职业病医院行"培美曲塞+奈达铂"方案规律化疗4周期,疗效评价SD。2020年7月PET/CT提示:右肺上叶高代谢软组织肿块(44 mm×37 mm,SUVmax20.4),考虑右肺恶性肿瘤,右侧胸膜结节样增厚伴高代谢(SUVmax6.2),考虑胸膜转移。评价肿瘤进展,遂行"培美曲塞+奈达铂+卡瑞利珠单抗"联合化疗3周期,化疗后疗效评价达PR,因患者出现Ⅲ度消化道不良反应,停化疗药物,后继续单药"卡瑞利珠单抗"免疫治疗4周期。
2021-03-19新疆维吾尔自治区第三人民医院复查胸部CT示:右肺上叶纵隔旁分叶状软组织肿块,病变突入纵隔,考虑肺癌,较2021-02-20片略增大。2021-04就诊于我院行PET/CT示:右肺上叶支气管旁软组织密度结节影,代谢增高,多考虑肺癌;右侧胸膜局部数个小结节影,代谢增高,多考虑转移;右顶叶新月形高密度小结节影,代谢增高,转移可能。头颅平扫加增强MR示:右枕叶部分脑回异常强化,结合病史考虑转移伴出血。
检 查
影像学检查
2019年6月浙江大学邵逸夫医院胸部CT提示:右肺上叶结节(33 mm×36 mm),右肺上叶前段支气管受侵,上腔静脉受压。支气管镜检查及病检示:(右肺)腺癌。基因检测:EGFR/ALK/ROS1/RAS/BRAF/MET/NTRK(-)。PD-L1:TPS20%。
2020年7月新疆医科大学附属肿瘤医院PET-CT:右肺上叶高代谢软组织肿块(44 mm×37 mm,SUVmax20.4),考虑右肺恶性肿瘤,右侧胸膜结节样增厚伴高代谢(SUVmax6.2),考虑胸膜转移。
2021年4月入院PET/CT示:右肺上叶前段支气管狭窄、截断,上叶支气管旁软组织密度结节影,代谢增高,多考虑肺癌;右侧胸膜局部数个小结节影,代谢增高,多考虑转移;右顶叶新月形高密度小结节影,代谢增高,转移可能。
2022-12-15头颅核磁示:右侧侧脑室后角旁结节灶,周围大片水肿信号,考虑转移。
支气管镜检查及病理检查
2019年6月支气管镜检查及病检示:(右肺)腺癌。
基因检测:EGFR/ALK/ROS1/RAS/BRAF/MET/NTRK(-)。
PD-L1:TPS20%。
诊 断
1.右肺上叶恶性肿瘤(腺癌,脑继发恶性肿瘤,胸膜继发性恶性肿瘤,cT4N0M1c IVb期,KPS评分:80分)
2.高血压病2级(高危)。
因患者影像学及病理检查明确诊断,可与其他疾病相鉴别。
治 疗
入院后经全院MDT讨论,治疗方案为:右肺癌、右侧胸膜转移癌及脑转移癌行碳离子治疗,序贯免疫检查点抑制剂治疗。
患者胸部碳离子治疗定位方式为:仰卧体位,体膜配合真空垫塑膜固定,预计右侧重离子入射野无真空垫进入,皮肤画多条标记线已保证治疗时与定位时体位的高度吻合。
靶区勾画( 图1 ):参照多次患者胸部CT及PET-CT影像,GTVa勾画为定位CT结合最新PET/CT右肺治疗病灶,CTVa为GTVa外扩0.8cm,PTVa在CTVa基础上向外扩5mm,PTVa boost在GTVa基础上向外扩5 mm;GTVb勾画为定位CT结合最新PET/CT右侧胸膜病灶,CTVb为GTVb外扩0.5 cm,包括既往PET/CT提示的右侧胸膜转移病灶,PTVb在CTVb基础上向外扩5 mm,PTVb boost在GTVb基础上向外扩5 mm。采用2D均匀扫描技术碳离子治疗,采用垂直野加水平野照射病灶,给予PTVa/b 48 Gy(RBE)/12 F,PTVb boost 72 Gy(RBE)/18 F,PTVb boost 64 Gy(RBE)/16 F,均采用4 Gy(RBE)/F,5 F/W。
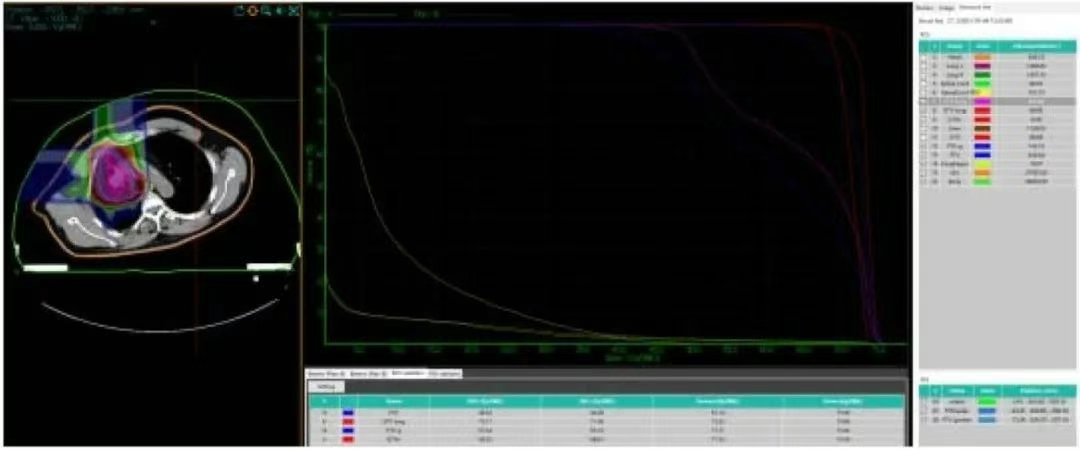
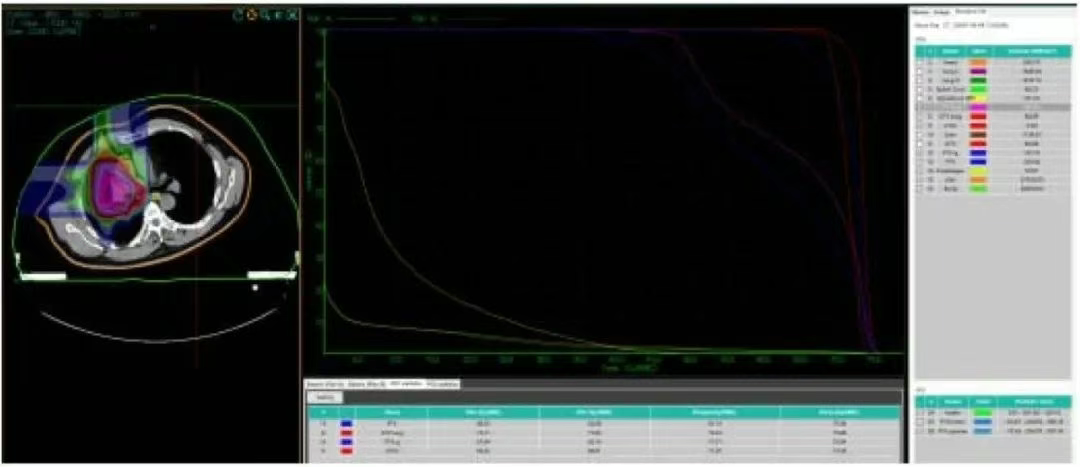
图1 患者右肺病灶及右侧胸膜转移病灶碳离子计划剂量体积直方图
患者头部碳离子治疗定位方式为:仰卧体位,发泡胶配合头颈肩塑膜固定,预计多叶共面照射,皮肤画多条标记线已保证治疗时与定位时体位的高度吻合。
靶区勾画:GTVc勾画为定位CT结合头颅MR显示的颅内寡转移病灶,PTVc在GTVc基础上向外扩2 mm。采用碳离子水平束2DSL均匀扫描技术,共面3野治疗,给予PTVc剂量60 Gy(RBE)/10 F,单次剂量6 Gy(RBE)/F,5 F/W。
计划采用CiPlan碳离子治疗计划系统制定治疗计划,体积直方图(dose volume histogram,DVH)显示:
1、胸部计划( 图1 ),71.06 Gy(RBE)等剂量曲线包绕95%GTVa,71.11 Gy(RBE)等剂量曲线包绕90%GTV,43.3 Gy(RBE)等剂量曲线包绕95%PTVa,46.5 Gy(RBE)等剂量曲线包绕90%PTVa,65.1 Gy(RBE)等剂量曲线包绕95%PTVa boost,67.6 Gy(RBE)等剂量曲线包绕90%PTVa boost,68.6 Gy(RBE)等剂量曲线包绕95%GTVb,69.3 Gy(RBE)等剂量曲线包绕90%GTVb,43.3 Gy(RBE)等剂量曲线包绕95%PTVb,46.5 Gy(RBE)等剂量曲线包绕90%PTVb,65.1 Gy(RBE)等剂量曲线包绕95%PTVb boost,67.6 Gy(RBE)等剂量曲线包绕90%PTVb boost,左肺受量:Dmean=1.18Gy(RBE),V5=1.29%,V20=0.74%,V30=0.08%。右肺-PTV:Dmean=9.27 Gy(RBE),V5=58.42%,V20=12.26%,V30=7.77%。脊髓PRV=16.51 Gy(RBE)。心脏Dmean=7.52 Gy(RBE),V30=8.36%,V40=0%。
2、头部计划( 图2 ),69.7 Gy(RBE)等剂量曲线包绕95%GTV,70.52 Gy(RBE)等剂量曲线包绕90%GTV,63.24 Gy(RBE)等剂量曲线包绕95%PTV,65.86 Gy(RBE)等剂量曲线包绕90%PTV。脑-PTV受量:V50=14.92 cc,V60=7.67 cc,Dmax 72.84 GY(RBE),脑干PRV=0.2 Gy(RBE)。
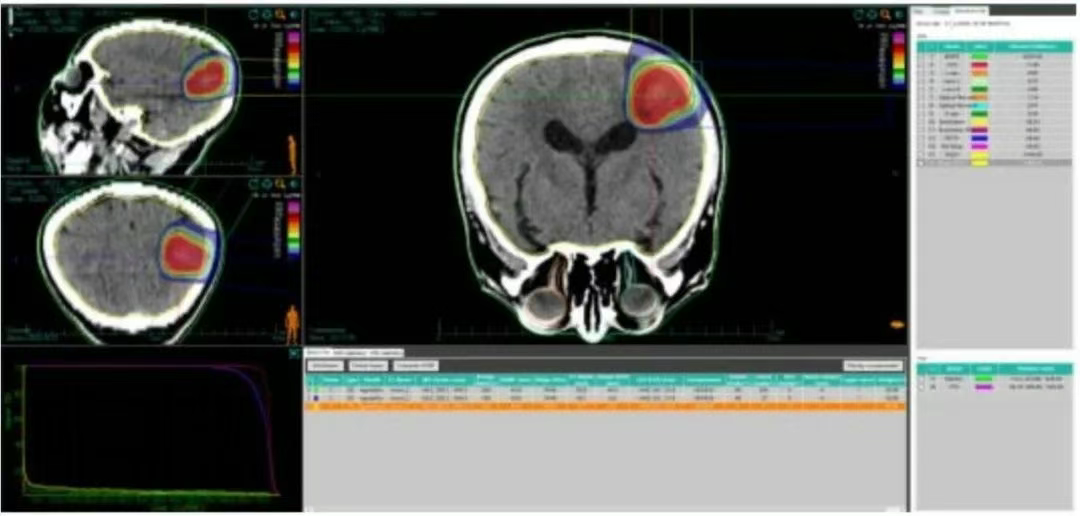
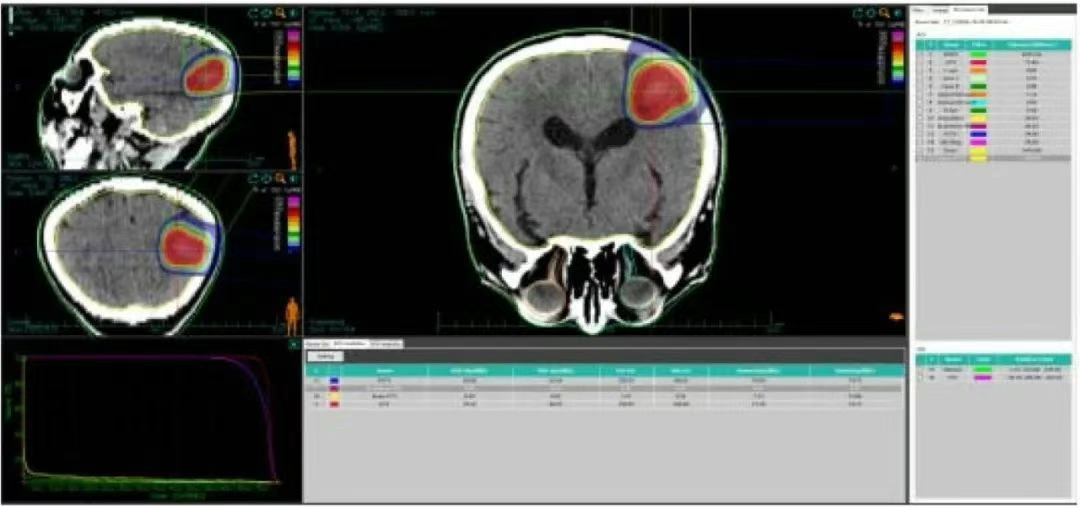
图2 患者脑部转移病灶碳离子计划剂量体积直方图
计划审核通过后进行剂量验证进行碳离子治疗,头部计划及胸部计划同天开始治疗。每次进行碳离子放疗前均进行患者位置配准,治疗过程中每周一次进行低剂量胸部CT平扫,根据肿瘤退缩情况进行治疗计划调整。治疗后定期随访复查,并根据RECIST1.1实体瘤疗效评价标准及CTCAE5.0评价治疗疗效及不良事件,根据RTOG急性放射损伤分级标准评估放射性损伤。
出院后患者使用“替雷利珠单抗200 mg 1 f/3w”10周期免疫维持治疗至2023-01(病人自行停止免疫维持治疗)。2022-12-15新疆自治区三院复查头颅核磁示:右侧侧脑室后角旁结节灶,周围大片水肿信号,考虑转移。
2023-02再次就诊我院,诉偶有咳嗽、咳痰,无头晕、头痛,无恶心、呕吐等不适,行头颅核磁示:右枕顶叶异常强化病灶,结合MRS表现,多考虑转移瘤治疗后放射性脑炎并周围水肿及胶质增生,建议PET/CT检查进一步明确。
PET/CT示:与入院PET/CT前片(2021-04-20)比较:
①右肺上叶前段纵隔旁团片状软组织密度影,代谢轻度增高,较前范围明显缩小,代谢减低,多考虑肺癌治疗后活性抑制或合并炎症,建议密切随诊;
②前片所示右侧胸膜局部数个高代谢小结节,未见明确显示;
③右侧颞叶-枕叶-顶叶大片指样水肿,代谢较对侧减低,其内小钙化灶及不规则花边样轻度代谢增高影,多考虑放疗后脑改变。
后患者不定期复查。2024-07新疆自治区三院胸部CT示:右上纵隔旁分叶肿块及上叶不张,右肺散在索条、斑片影,较前变化不大。头颅核磁右侧侧脑室后角旁异常信号,较前病灶及水肿范围缩小。
治疗结果、随访
患者碳离子治疗后2个月出现右侧胸痛,为碳离子治疗照射野入射部位,NRS评分为5分,采用急性放射损伤分级标准判定为2级放射性骨损伤,按照CTCAE5.0评价为胸痛2级,给予对症治疗后2个月胸痛缓解。未观察到其他治疗相关不良反应。根据胸部增强CT及头颅平扫增强核磁影像检查结果评价疗效,具体结果见表1 。
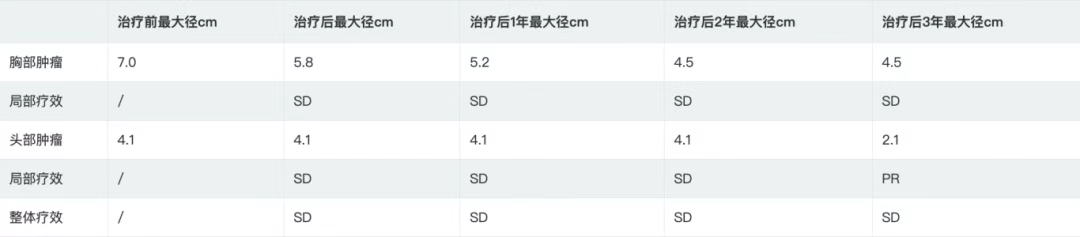
表1 头部及胸部病灶治疗前、治疗后及治疗后1、2、3年肿瘤最大径
根据RRCIST1.1标准,胸部肿瘤疗效为SD( 图3 , 图4 , 图5 , 图6 ),头部转移瘤第1年、第2年为SD,第三年为PR,整体疗效为SD( 图8 ),但是根据第2年PET/CT提示胸部及脑部病灶均低代谢( 表2 , 图7 , 图9 ),未观察到与治疗相关的晚期放射不良反应。后续将继续进行5年的长期随访。

表2 胸部病灶治疗前、治疗后肿瘤大小及SUVmax
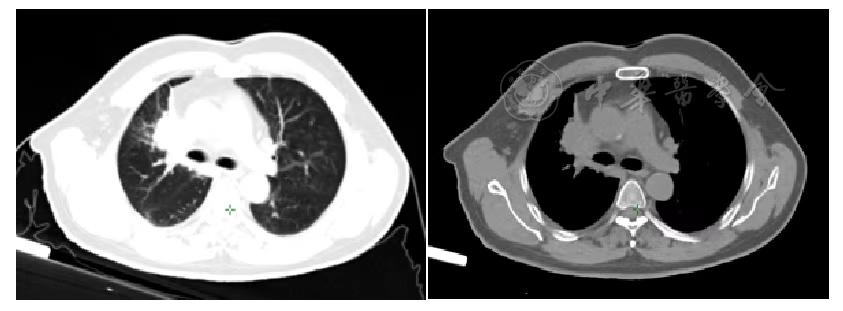
图3 胸部肿瘤碳离子治疗前
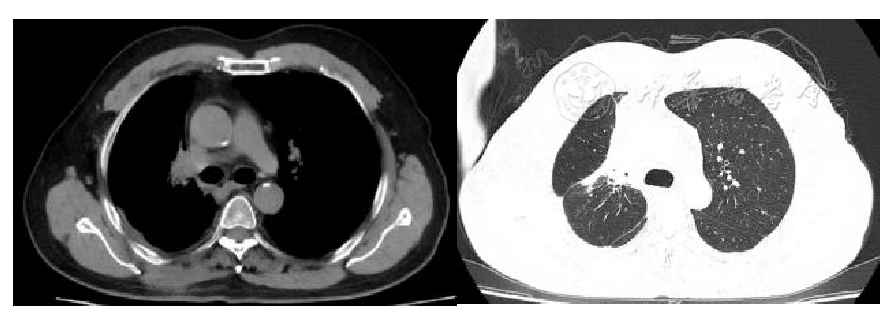
图4 胸部肿瘤碳离子治疗后1年
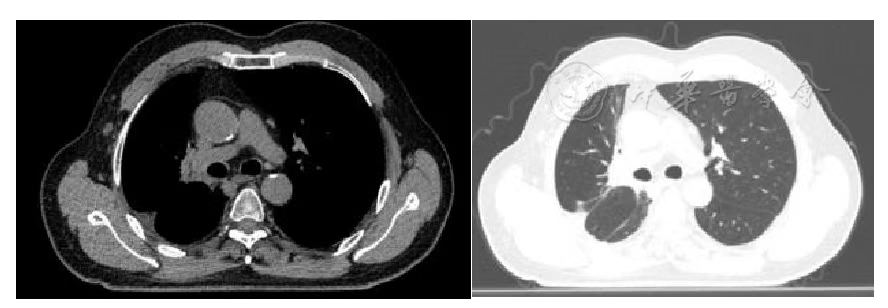
图5 胸部肿瘤碳离子治疗后2年
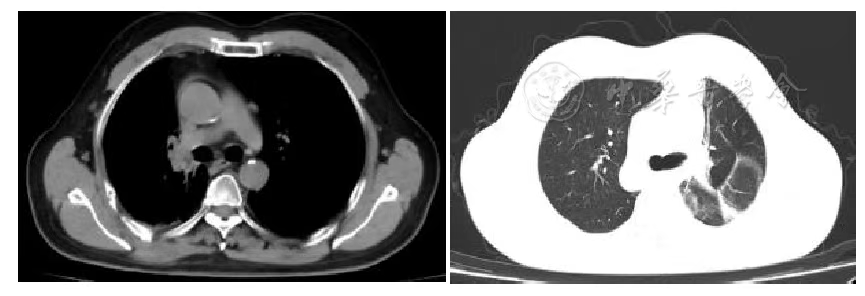
图6 胸部肿瘤碳离子治疗后3年
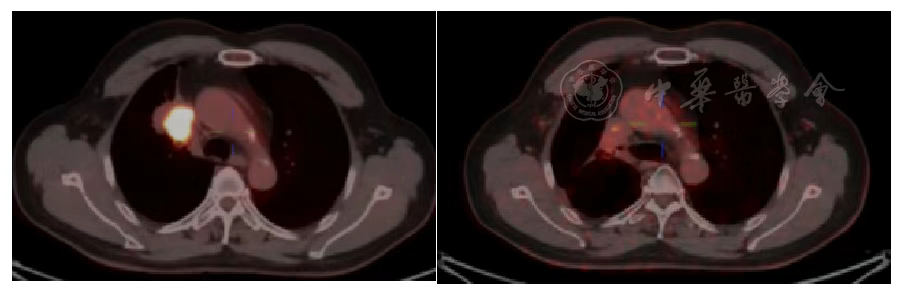
图7 重离子治疗前及治疗后2年PET/CT原发肺部病灶对比
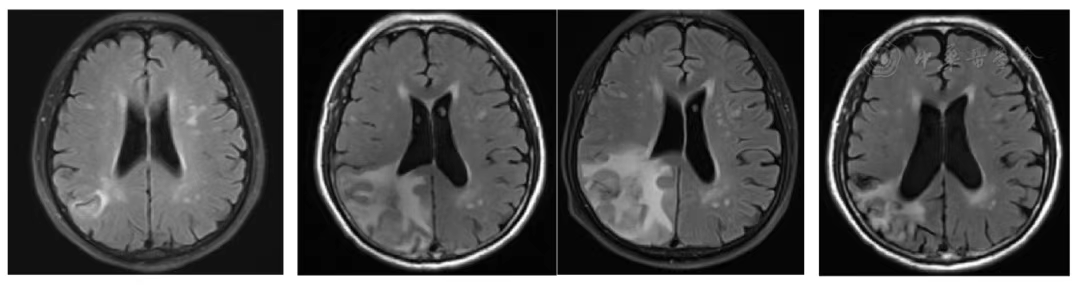
图8 重离子治疗前及治疗后1年、2年、3年脑部核磁对比
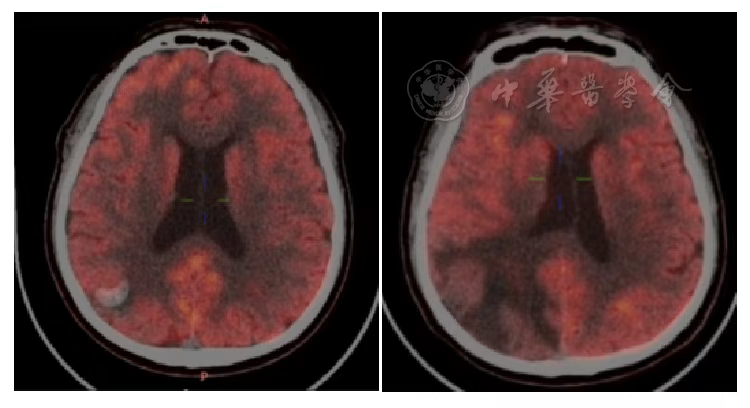
图9 重离子治疗前及治疗后2年PET/CT脑转移灶对比
讨 论
肺癌是呼吸系统常见的恶性肿瘤之一,其恶性程度较高,5年生存率仅为19%。据有关统计,2020年全世界肺癌新发病例数达220万人,占全球癌症总发病率的11.4%,死亡病例数达179万人,占全球癌症总死亡率的18.0%,死亡率位居首位,发病率仅次于乳腺癌。
2024年国家癌症中心发布的我国2022年肺癌新增数106.06万例,死亡数73.33万例,位于发病及死亡率第一位。肺癌通常分为非小细胞肺癌和小细胞肺癌两大类,其中非小细胞肺癌占80%以上,在我国约占肺癌总发病率的85%,而初次诊治即为Ⅳ期的非小细胞肺癌患者约占30%~40%。对于Ⅳ期的非小细胞肺癌患者,目前治疗主要根据病理类型及驱动基因变化情况,采用化疗、靶向治疗、免疫治疗等综合治疗,放疗既往在其中仅起到姑息减症的作用,近年来,放疗学家尝试在Ⅳ期非小细胞肺癌中加入放疗,越来越多的证据支持在晚期肺癌中适时加入放疗可起到较好的效果。Fairchild A等mate分析了从1966年至2007年间PubMed发布的关于晚期非小细胞肺癌放疗的文章,胸部RT的高剂量组(35 Gy)提高了生存率,其中大部分患者已经或最终将发展为胸外转移,胸部放疗后症状改善,允许患者接受全身治疗,导致活动的增加,也降低可能的风险,如肺炎或静脉血栓栓塞,结论是更好地控制胸内疾病可能会降低一些与局部晚期肺癌相关的最大死亡风险,如梗阻后肺炎、气管食管瘘或大咯血。Fleckenstein J等报道,对于KPS良好的寡转移的非小细胞肺癌患者,根治性治疗(放疗,手术,放疗+手术)提高了长期生存率,并且对同时和异时转移同样有效。
Gomez DR等在2016年报道了一项多中心、随机、对照Ⅱ期临床研究,该研究拟选择74例晚期一线治疗后的非小细胞肺癌患者,一线全身治疗后有3个或更少的转移性病灶,局部巩固治疗组针对所有病灶采用放化疗或手术切除,此后维持治疗,对照组则仅给于维持治疗或观察,中位随访12.39个月后,局部巩固治疗组的mPFS为11.9个月,显著高于对照组3.9个月(HR 0.35, P=0.005),而且两组间的毒性相似,无4~5级治疗不良反应。后发布的长期随访结果表明,局部巩固治疗组OS也显著高于对照组(mOS:41.2 vs 17.0个月, P=0.017。)结论是:与单独维持治疗相比,对于初始全身治疗后没有进展的3个或更少NSCLC转移的患者,局部巩固治疗联合或不联合维持治疗可改善无进展生存期及总生存期。徐庆华教授等回顾性分析了145例驱动基因EGFR突变(外显子19缺失或外显子21 L858R突变)且1个或多个器官转移灶≤5个,一线采用EGFR TKIs治疗后未出现进展的晚期非小细胞肺癌患者,其中35.2%患者接受全部病灶的局部消融治疗(包括放疗,手术或放疗+手术),37.9%接受原部分发灶或转移灶的局部消融治疗,26.9%没有接受局部的消融治疗,结果显示三组的mPFS分别为20.6,15.6和13.9个月( P<0.001),mOS分别为40.9,34.1和30.8个月( P<0.001);严重(3级)皮疹和谷丙转氨酶升高的发生率分别为6.2%和2.7%。因联合放疗而导致的不良事件(3级)包括放射性肺炎和放射性食管炎(分别为7.7%和16.9%)。无论患者是否接受肺病变局部消融放疗,均未观察到EGFR-TKI相关间质性肺病。
近年来,免疫治疗在肺癌的治疗中发挥了巨大的作用。据文献报道,晚期非小细胞肺癌采用免疫与放疗的联合治疗取得了一定的临床获益。James Welsh等报道了一项临床Ⅰ/Ⅱ期临床试验,100例晚期非小细胞肺癌患者,接受帕博利珠单抗±同步放疗(根据临床是否适合),放疗采用立体定向放疗,结果显示免疫联合放疗组的PFS为9.1个月,单纯免疫组5.1个月,随未达到统计学差异( P=0.52),但亚组分析显示,对于PD-L1低表达患者,免疫联合放疗组相比单纯免疫组可显著提高无进展生存期(20.8 vs 4.6个月, P=0.004)。
根据以上研究分析,在晚期非小细胞肺癌治疗过程中,对化疗、靶向、免疫治疗有效的患者,加入放疗可进一步提高生存,尤其是寡转移的患者。重离子作为一种高科技的前沿放疗技术,具有其独特的物理及生物学优势。重离子物理学优势在于其独特的"布拉格峰"(Bragg Peak)现象。当重粒子束穿透人体组织时,大部分能量会在到达预定深度(即肿瘤位置)时瞬间释放,形成一个尖锐的剂量高峰,对肿瘤组织进行集中、高强度的照射。而在此之后,粒子束的能量迅速衰减,对周围正常组织的损伤微乎其微,这种"峰前低剂量、峰后低剂量"的特性,使得重离子治疗能够在精确杀灭癌细胞的同时,最大限度地保护周围健康组织。其生物学优势在于,重离子直接打断肿瘤细胞的DNA双链,从而破坏肿瘤细胞复制需要的信息载体,引起癌细胞发生凋亡,最终引起肿瘤病灶的消退。相较光子放疗,具有更强的肿瘤杀灭作用,更精准地治疗肿瘤,保护周围正常组织,可使用于晚期寡转移的非小细胞肺癌患者。重离子以不同的方式导致肿瘤细胞死亡,并释放促炎细胞因子、趋化因子、肿瘤抗原等,可以激活免疫系统,免疫细胞被吸引到肿瘤所在的区域。Ran等采用ELISA法检测A549、H520和Lewis肺癌(LLC)细胞株在不同“时间窗”和“剂量窗”下经X射线或碳离子辐照后,其HMGB1、IL-10和TGF-β的水平。结果显示,X射线和碳离子均以时间依赖性的方式促进HMGB1、IL-10和TGF-β的水平,且只有X射线以剂量依赖性的方式增加HMGB1的水平。此外,与X射线相比,碳离子增加了更高的HMGB1水平,而免疫抑制因子IL-10和TGF-β的水平则相对降低。这些结果提示,碳离子在诱导免疫增强作用方面可能优于常规X射线。Faivre-Finn等进行了安慰剂对照的PACIFIC试验,709名Ⅲ期NSCLC患者入组,durvalumab与安慰剂的5年总生存率分别为42.9%和33.4%,5年无进展生存率分别为33.1%和19.0%。如上所述,相较光子放疗,重离子具有更强的肿瘤杀灭作用,更精准地治疗肿瘤,保护周围正常组织,碳离子比光子具有更大的免疫刺激能力,PACIFIC方案与CIRT的组合对于晚期NSCLC是可行的。
我院于2020年3月正式开始采用重离子临床治疗患者,期间采用重离子结合同步化疗对此例Ⅳ期脑及胸膜寡转移的患者进行了治疗,后续进行免疫检查点抑制剂巩固治疗9个月,治疗后近2年时复查PET/CT,肺部原发灶、胸膜转移灶及脑部转移灶均未见明显的肿瘤代谢活性,治疗后随访过程中出现了2级胸痛不良反应,考虑为胸膜重离子治疗的不良反应,但经过约2个月时间的对症治疗后缓解。
综上可知,碳离子因其独特的物理学及生物学优势,对寡转移的晚期肺癌有较好的治疗效果,安全性好,结合免疫、靶向、化疗等进行综合治疗,为晚期肺癌寡转移患者提供一种新的治疗思路。但是重离子治疗仍有一些问题需在临床中不断总结经验,如不同肿瘤的最佳剂量及分割方式,危及器官的受量、与其他治疗方式的结合的时机。
